Obecnie paluch koślawy (haluksy) zalicza się do chorób cywilizacyjnych, ponieważ jedną z głównych przyczyn ich powstawania, poza czynnikami genetycznymi jest styl życia. Ze względu na to, że to częsta przypadłość warto wiedzieć, jakie są jej przyczyny i możliwości leczenia.
Czym jest paluch koślawy?
Paluch koślawy, inaczej haluks to zwyrodnienie stopy polegające na niewłaściwym ustawieniu pierwszego stawu śródstopno-paliczkowego pierwszego palca. Zwyrodnienie to wyniosłość w okolicy palucha po przyśrodkowej stronie stopy. Niestety nieestetyczny wygląd stopy to nie jedyny mankament, z jakim muszą zmagać się osoby dotknięte haluksami, może on powodować dolegliwości bólowe i zaburzać biomechanikę stopy, a nieleczone haluksy mogą przyczyniać się do występowania obrzęków i zmian zwyrodnieniowo-wytwórczych w obrębie innych stawów. Nie ma co liczyć na to, że haluksy ustąpią samoistnie, z tego powodu wielu pacjentów podejmuje próby leczenia zachowawczego, a gdy ono zawiedzie, również leczenia operacyjnego haluksów.
Jak wygląda haluks?
Wygląd haluksa jest dość charakterystyczny, dlatego jego rozpoznanie nie jest trudne. Haluksy objawiają się jako typowe zgrubienie, lokalizujące się na przyśrodkowej stronie stopy, co wymusza nachodzenie dużego palca, na pozostałe. Na I palcu stopy pojawia się bolesna zaczerwieniona wypukłość powodująca dyskomfort i utrudniająca poruszanie, zwłaszcza podczas noszenia obuwia o zwężanych czubkach.
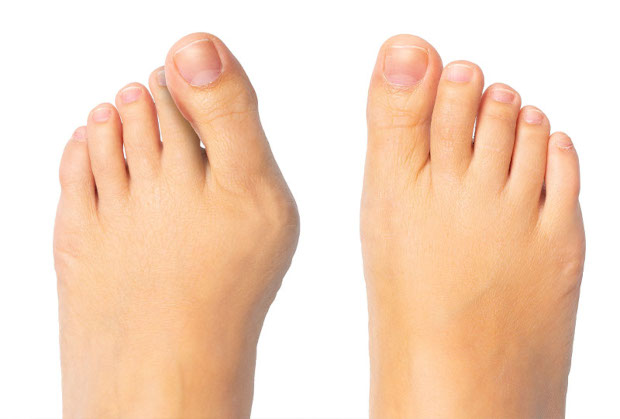
Haluksy są zwykle widoczna gołym okiem. Pacjenci zmagający się z haluksami, skarżą się na:
- ból,
- tkliwość przy dotyku,
- obrzęk,
- niemożność wspięcia się na palce,
- drętwienie,
- ograniczenie ruchomości palców,
- nawracający stan zapalny tkanek miękkich,
- uczucie ucisku w przedniej części stopy, spowodowane zaburzeniami przewodnictwa nerwowego,
- upośledzony chód,
- uczucie zesztywnienia palców.
Dolegliwości bólowe wzmagają się szczególnie w trakcie noszenia zwężonego obuwia uciskającego stopę, wszystko przez nacisk buta na tkanki miękkie.
Umów wizytę u chirurga stopy w Centrum Medycznym Medicum w Warszawie
Zadzwoń lub napisz
Na wystąpienie haluksów zdecydowanie bardziej niż mężczyźni narażone są kobiety. Szacuje się, że spośród wszystkich przypadków, aż 75 proc. dotyczy pań. Nie bez znaczenia są także aspekty genetyczne - badania udowodniły, że istnieje rodzinna skłonność do powstawania paluchów koślawych.
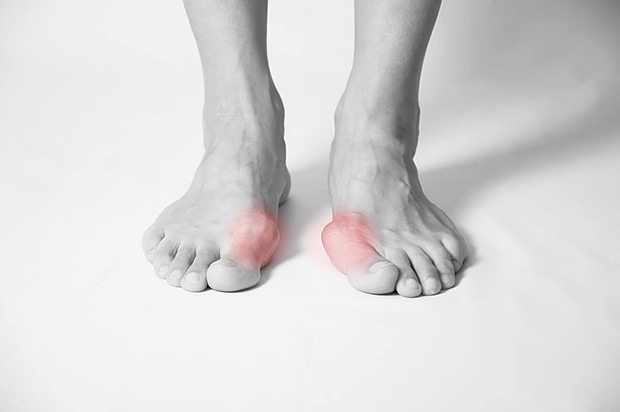
Powstawaniu haluksów sprzyja noszenie niewygodnego zwężonego obuwia na wysokim obcasie. Źle dobrane obuwie wymusza boczne odchylenie palucha, co skutkuje zmianą położenia innych palców stopy, paluch przestaje układać się w prawidłowej osi, ponadto tworzy się kostna narośl na wewnętrznej krawędzi stopy. Buty na wysokim obcasie i o wąskich czubkach, powodują przeniesienie obciążenia ciała na przednią część stopy, co sprawia, że obniża się łuk poprzeczny stopy i dochodzi do powstania płaskostopia poprzecznego.
Ze względu na to, że haluksy klasyfikowane są jako schorzenie wieloczynnikowe, warto wiedzieć, jakie z nich w największym stopniu przyczyniają się do rozwoju deformacji, a są to:
- płaskostopie;
- zwiększone napięcie ścięgna Achillesa;
- osłabienie aparatu więzadłowego stopy;
- przeciążanie;
- nieprawidłowo zbudowana pierwsza kość śródstopia;
- reumatoidalne zapalenie stawów (RZS);
- wtórne przyczyny neurogenne.
Haluksy mogą powstawać także jako efekt genetycznej skłonności, predysponującej do niedostatecznej stabilizacji torebkowo-więzadłowej i przerostu palucha względem drugiego palca. W prawidłowo pracującej stopie obciążenia są przenoszone na pierwszą i piątą kość śródstopia oraz piętę, a koślawienie palucha jest powstrzymywane przez aparat więzadłowy i trzeszczki. Bardzo ważną rolę w zachowaniu stabilności palucha, odgrywają mięśnie przyczepione do głowy pierwszej kości śródstopia, utrzymują one kość w panewce. Jeżeli dojdzie do deformacji, w które wyniku głowa pierwszej kości śródstopia przemieści się na zewnątrz, a paluch jest ciągnięty przez więzadło poprzeczne i mięśnie przywodziciele, następuje jego skręt do wewnątrz.
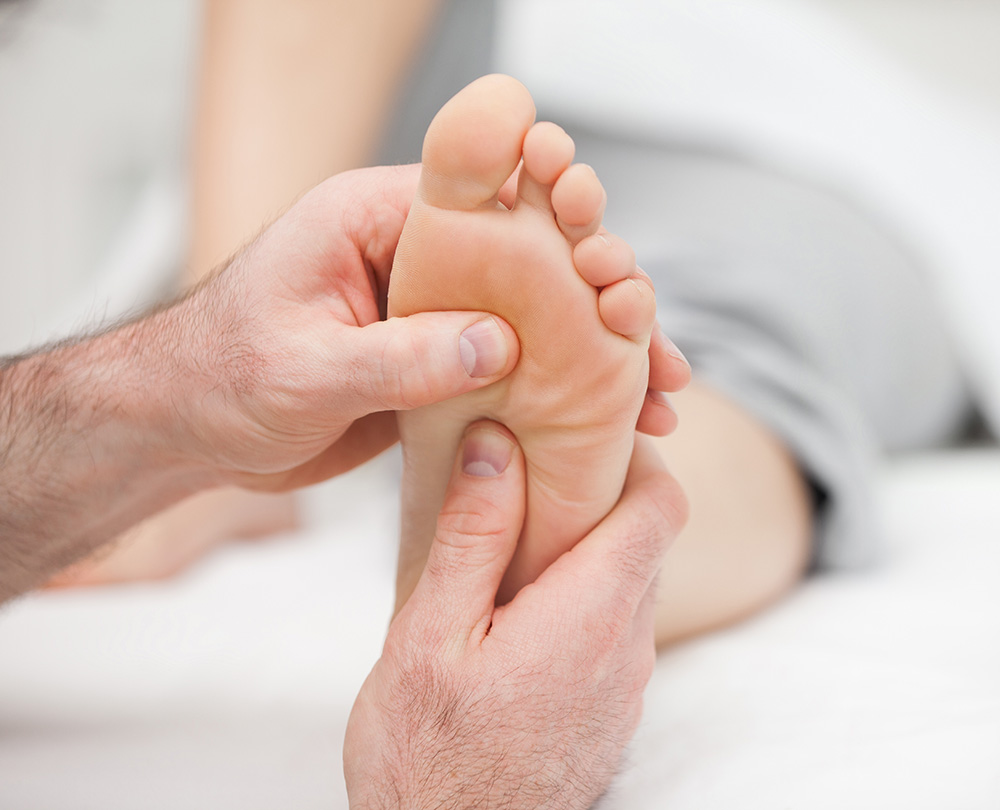
Zachowawcze metody leczenia haluksów można rozważyć, u pacjentów, u których deformacja nie jest zbyt zaawansowana. Jeżeli leczenie zachowawcze jest stosowane długotrwale i sumienne, może przynieść oczekiwane rezultaty. Metody zachowawcze nie wiążą się z żadnym ryzykiem dla pacjenta, dlatego stanowią pierwszą linię walki z tym schorzeniem. Metody zachowawcze można podzielić na: fizjoterapię haluksów i stosowanie produktów korygujących. Powstały obrzęk i ból można zmniejszyć przez stosowanie leków przeciwbólowy i preparatów minimalizujących opuchliznę.
Fizjoterapia haluksów
Do fizjoterapeutycznych metod leczenia haluksów zalicza się:
- terapię manualną - techniki manipulacyjne stosowane przez fizjoterapeutę, mające na celu uaktywnienie stawu;
- taping - czyli używanie taśm medycznych, po to, by skorygować koślawość w czasie chodu;
- kinezyterapię - regularnie wykonywane ćwiczenia, mają wzmocnić mięśnie i przywrócić właściwa ruchomość palucha;
- masaż haluksa - może być wykonywany przez pacjenta lub fizjoterapeutę, dąży się do rozluźnienia mięśni stopy;
- fizykoterapię - zabieg z zastosowaniem jonoforezy lub fonoforezy z zastosowaniem żelu, przeprowadza się go celem uzyskania efektu przeciwbólowego.
Nieodzowną pomocą w walce z haluksami są również indywidualnie dobrane wkładki ortopedyczne. Żeby mieć pewność, że zostały dobrane profesjonalnie, skorzystaj z usług naszych fizjoterapeutów.
Jeżeli zmagasz się z haluksami, koniecznie zrezygnuj z noszenia niewygodnych butów. Ucisk może powodować ból i pogłębiać deformację.
Operacyjne leczenie haluksów przeprowadza się, by skorygować kąt zniekształcenia, zniwelować ból i przywrócić właściwą pozycję stawu. O tym, jaka technika korekcji palucha koślawego będzie tą najwłaściwszą, decyduje ortopeda, na postawie wyników badań, wywiadu z pacjentem, a także zaawansowania zwyrodnienia. Do najpopularniejszych typów operacji palucha koślawego, należą:
- naprawa ścięgien i więzadeł palucha - polega na rozluźnieniu ściśniętych tkanek i skróceniu tych, które są zbyt luźne;
- egzostektomia - technika ta jest stosowana u pacjentów bez skrzywienia palucha, ale z przerostem kości;
- osteotomia - czyli chirurgiczne nacięcie i przywrócenie prawidłowej pozycji stawu;
- artroplastyka z resekcją - przeznaczona jest dla starszych pacjentów lub tych, którzy w przeszłości przebyli operację haluksów, po usunięciu uszkodzonej części stawu, należy poczekać na zabliźnienie się rany i powrót ruchomości;
- artrodeza - ten rodzaj zabiegu zakłada usunięcie uszkodzonych powierzchni stawowych i utrzymanie pozostałych powierzchni przy użyciu płytek, drutów lub specjalnych śrub.
