Niestabilności stawu ramiennego
Niestabilność stawu ramiennego to chroniczne zwichanie stawu, polegające na przemieszczaniu się głowy kości ramiennej z panewki łopatki. Staw ramienny posiada największy zakres ruchomości wśród stawów człowieka, przez co jest znacznie bardziej narażony na wszelkiego rodzaju kontuzje i obrażenia. Niestabilność stawu ramiennego jest dość częstym zjawiskiem wśród pacjentów, których możemy podzielić na 3 szerokie grupy:
1. Pacjenci z pourazową niestabilnością. To najliczniejsza ze wszystkich trzech grupa osób, u których bark był w normie do momentu pojawienia się urazu. Zwykle są to młode, dorosłe osoby, trenujące sporty kontaktowe (np. judy, zapasy) lub sporty zagrożone urazem wysokoenergetycznym (jazda na rowerze, jazda konna, narciarstwo zjazdowe). W wyniku zwichnięcia dochodzi do rozerwania struktur stabilizujących bark (torebka stawowa, obrąbek), a czasem również do złamania panewki stawu ramiennego. W tej grupie może być konieczne leczenie operacyjne w celu uniknięcia kolejnych zwichnięć.
Osoby z tej grupy powinny mieć wykonane zdjęcie RTG, aby upewnić się, że nie doszło do złamania związanego ze zwichnięciem. RTG wskaże również kierunek zwichnięcia: przednie (najczęstsze) czy tylne (znacznie rzadsze) i pozwoli ukierunkować leczenie. U osób po 40 roku życia należy bezwzględnie wykonać badanie stożka rotatorów (MRI lub USG), ponieważ istnieje duże prawdopodobieństwo uszkodzenia ścięgien stożka w trakcie zwichnięcia.
Ważne jest również, aby lekarz sprawdził funkcjonowanie nerwów, ponieważ dość często zdarza się, że podczas zwichnięcia dochodzi do uszkodzenia ważnych nerwów w okolicy barku.
Osoby z tej grupy powinny mieć wykonane zdjęcie RTG, aby upewnić się, że nie doszło do złamania związanego ze zwichnięciem. RTG wskaże również kierunek zwichnięcia: przednie (najczęstsze) czy tylne (znacznie rzadsze) i pozwoli ukierunkować leczenie. U osób po 40 roku życia należy bezwzględnie wykonać badanie stożka rotatorów (MRI lub USG), ponieważ istnieje duże prawdopodobieństwo uszkodzenia ścięgien stożka w trakcie zwichnięcia.
Ważne jest również, aby lekarz sprawdził funkcjonowanie nerwów, ponieważ dość często zdarza się, że podczas zwichnięcia dochodzi do uszkodzenia ważnych nerwów w okolicy barku.
2. Osoby, które mają „luźny” bark jeszcze przed zwichnięciem. Niektórzy ludzie mają naturalnie „luźniejsze” (bardziej wiotkie) stawy, zazwyczaj dotyczy to nastoletek. Luźny bark jest zdecydowanie bardziej niestabilny i podatny na zwichnięcia oraz podwichnięcia już przy niewielkich urazach. Leczenie należy zacząć od fizjoterapii i tylko w nielicznych przypadkach konieczna jest operacja. U niektórych sportowców luźny bark może mieć korzystny wpływ na osiąganie lepszych wyników np. w pływaniu, rzucaniu czy gimnastyce.
3. Do ostatniej grupy należą osoby, które mogą samodzielnie zwichać swój bark ze stawu bez żadnego urazu. Dochodzi do tego, gdy niewłaściwe grupy mięśniowe kurczą się w nieodpowiednim momencie i wyciągają głowę kości ramiennej ze stawu. Zazwyczaj jest to całkowicie bezbolesne. Problem ten może być rozwiązany jedynie poprzez specjalistyczną fizjoterapię, a leczenie operacyjne jest raczej niewskazane.
3. Do ostatniej grupy należą osoby, które mogą samodzielnie zwichać swój bark ze stawu bez żadnego urazu. Dochodzi do tego, gdy niewłaściwe grupy mięśniowe kurczą się w nieodpowiednim momencie i wyciągają głowę kości ramiennej ze stawu. Zazwyczaj jest to całkowicie bezbolesne. Problem ten może być rozwiązany jedynie poprzez specjalistyczną fizjoterapię, a leczenie operacyjne jest raczej niewskazane.
Diagnostyka
Podstawowe informacje o urazie oprócz badania klinicznego i wywiadu z chorym da nam RTG. Jednak, żeby dokładnie ocenić rozległość uszkodzeń, konieczne jest często pogłębienie diagnostyki obrazowej. Do oceny tkanek miękkich najlepszy jest rezonans magnetyczny (MRI), szczególnie ten z kontrastem podanym dostawowo (artro MRI). W przypadku konieczności dokładniejszej oceny elementów kostnych stawu wskazana jest tomografia komputerowa.
Leczenie niestabilności
Leczenie niestabilności stawu ramiennego zależy od wielu czynników. Najważniejsze z nich dotyczą wieku, rodzaju uprawianej dyscypliny sportowej i rozległości obrażeń. Głównym czynnikiem rokowniczym w określeniu ryzyka powtarzających się zwichnięć po zwichnięciu pierwszorazowym jest wiek pacjenta. I tak wg literatury u osób poniżej 20 roku życia ryzyko to wynosi aż 64% natomiast u czterdziestolatków jedynie 6%. Istotnie na niekorzyść przemawia również uprawianie sportu kontaktowego, zwłaszcza wyczynowo. W związku z tym to ludzie młodzi i bardzo aktywni najczęściej będą wymagali leczenia operacyjnego. Osoby starsze, które nie uprawiają sportów kontaktowych, mają dużą szansę na odzyskanie sprawności po okresowym unieruchomieniu stawu i celowanej fizjoterapii. W tej grupie należy jednak wykluczyć uszkodzenie stożka rotatorów, bo to ono może wymagać zaopatrzenia operacyjnego.
W przypadku zwichnięcia stawu ramiennego głowa kości ramiennej przemieszcza się poza panewkę stawową i musi zostać wprowadzona z powrotem na swoje miejsce, przy czym ze względu na bolesność wykonuje się to w znieczuleniu. Następnie ramię zostaje unieruchomione w stabilizatorze tak, aby uszkodzone tkanki mogły się zagoić. Równocześnie realizowany jest program ćwiczeń fizjoterapeutycznych mający na celu stabilizację mięśniową stawu. Jeśli mimo wszystko, po intensywnej i długotrwałej fizjoterapii, niestabilność pozostaje, należy wykonać stabilizację chirurgiczną stawu. Konsekwencją nieleczonej niestabilności jest przedwczesne zużycie chrząstki stawowej i rozwój choroby zwyrodnieniowej. Jak już wspomniano powyżej, istnieją grupy pacjentów, które są szczególnie narażone na wystąpienie kolejnych zwichnięć po leczeniu zachowawczym (ludzie młodzi, pacjenci uprawiający sport kontaktowy) i u tych osób do rozważenia jest pierwotne, w miarę pilne leczenie operacyjne.
Leczenie operacyjne:
Leczenie operacyjne dobierane jest w zależności od dokładnego rodzaju urazu oraz od aktywności zawodowej i sportowej pacjenta. Przy uszkodzeniach stawu ograniczonych do tkanek miękkich skuteczną metodą jest artroskopia. Jeśli dodatkowo złamana jest panewka stawu ramiennego, konieczna może być operacja z przeszczepem kostnym z talerza biodrowego lub wyrostka kruczego łopatki (tzw. Operacja Laterjet).
Artroskopowe leczenie niestabilności (naprawa obrąbka stawowego)
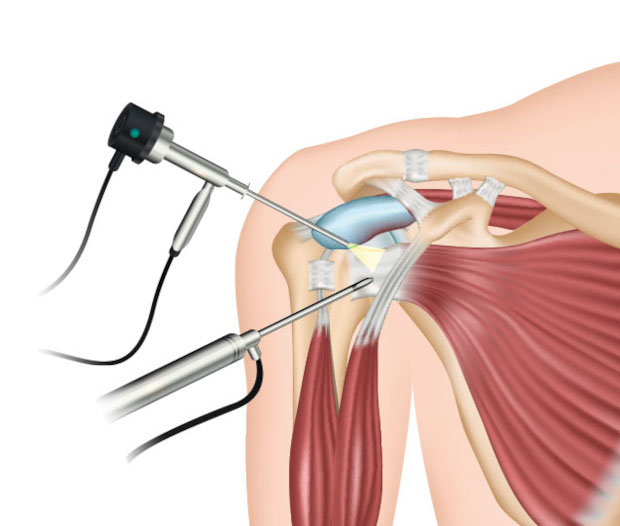
Pacjent jest znieczulony ogólnie (idzie spać) plus opcjonalnie ma wykonywane znieczulenie regionalne (tzw. blokadę splotu ramiennego), która dodatkowo poprawia kontrolę bólu. Wokół barku wykonuje się kilka niewielkich (5-10 mm) nakłuć, aby umożliwić wprowadzenie instrumentów artroskopowych. Jednym z instrumentów jest kamera, która pozwala chirurgowi na dokładne obejrzenie wnętrza stawu. Obrąbek naprawiany jest za pomocą specjalnych kotwic. Kotwice te są jak małe śrubki, które umieszcza się w kości. Do każdej z nich przymocowanych jest kilka szwów, które przeszywa się przez rozerwany obrąbek i torebkę stawową, co pozwala na ich przymocowanie z powrotem do panewki.
Jeżeli jednak dochodzi do zbyt dużego uszkodzenia obrąbka i torebki stawowej lub uszkodzeniom tym towarzyszy ubytek kostny panewki, wskazany jest zabieg z przeszczepem kostnym. W tym przypadku przez jedno większe nacięcie (ok. 6 cm) odsłaniana jest przednio - dolna powierzchnia stawu, a w miejscu ubytku kostnego wszczepia się przy pomocy specjalnych śrub bloczek kostny pobrany z talerza biodrowego pacjenta lub wyrostek kruczy pobrany z operowanej łopatki.
Jeżeli jednak dochodzi do zbyt dużego uszkodzenia obrąbka i torebki stawowej lub uszkodzeniom tym towarzyszy ubytek kostny panewki, wskazany jest zabieg z przeszczepem kostnym. W tym przypadku przez jedno większe nacięcie (ok. 6 cm) odsłaniana jest przednio - dolna powierzchnia stawu, a w miejscu ubytku kostnego wszczepia się przy pomocy specjalnych śrub bloczek kostny pobrany z talerza biodrowego pacjenta lub wyrostek kruczy pobrany z operowanej łopatki.
